di Mauro VITACCA
Individuazione delle aree di rischio per responsabilità amministrativa in una struttura sanitaria convenzionata con il SSN.
L’alto livello di regolamentazione e di aspettative dei vari stakeholders che caratterizza il settore sanitario e socio-sanitario fa sì che gli erogatori di tali prestazioni abbiano una considerevole esposizione al rischio reato a causa di vari elementi quali:
- ingenti importi finanziari coinvolti;
- elevato livello di discrezionalità professionale con prestazioni spesso difficilmente standardizzabili anche a fronte di linee guida generalmente riconosciute, comunque difficilmente riconducibili a regole cautelari(1);
- alto livello di contenzioso che favorisce fenomeni di “medicina difensiva”;
- vincolo di fiducia diretto che si instaura tra professionista e paziente con possibile disintermediazione dell’ente erogatore.
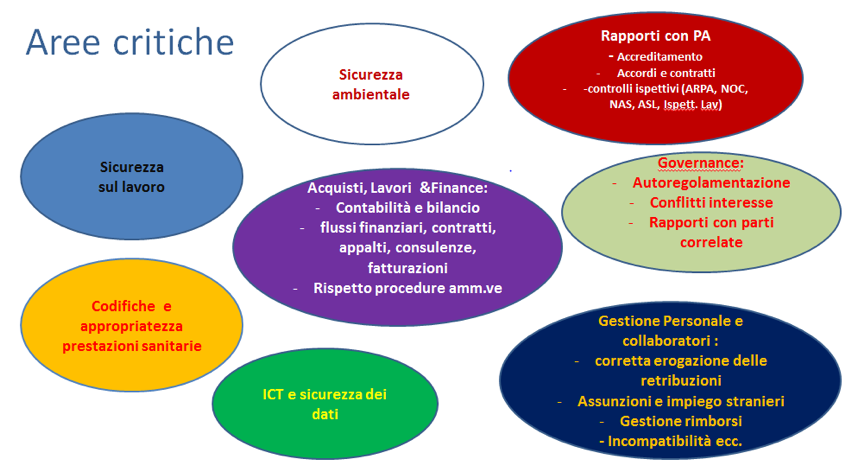
Accanto ai rischi reato tipici di tutte le realtà aziendali, sussistono rischi specifici riconducibili ad aree a rischio che possono essere così rappresentate.
In primo luogo, il d. lgs. 502/92(2), prevede, come condizione per operare in regime di convenzionamento con il SSN, le fasi di autorizzazione all’esercizio, accreditamento e, accordo-contratto che determinano:
- la tipologia di attività,
- la definizione degli standard di servizio (strutturali, tecnologici ed organizzativi) nonché,
- i limiti di fatturato e di volumi di prestazioni addebitabili al SSN.
Sono chiari pertanto i rischi legati ai rapporti, intrattenuti solitamente da figure apicali, con funzionari ed organi di controllo degli enti preposti alla programmazione sanitaria e vigilanza.
Se da un lato sono noti ed evidenti i rischi legati agli acquisti di forniture ed attrezzature, nonché all’affidamento di consulenze, appalti di servizi, affidamento di lavori edili ed impiantistici, soprattutto quando sono caratterizzati da triangolazioni con enti e soggetti differenti, può essere interessante cercare di analizzare più nel dettaglio alcune delle aree di rischio individuate.
Il controllo di appropriatezza delle prestazioni consiste in quell’insieme di verifiche di coerenza e congruità della codifica economica e di completezza e conformità della documentazione sanitaria, volti ad attestare l’appropriatezza delle prestazioni stesse sia dal punto di vista dell’addebito al SSN, che dal punto di vista del setting terapeutico-assistenziale. Tali verifiche sono normalmente sottoposte sia ad audit interno, che a controllo esterno da parte degli organi di verifica(3). È indispensabile che ogni prestazione (per acuti o riabilitativa, di ricovero o di diagnostica ambulatoriale, elettiva o di urgenza) possa essere opportunamente tracciata così da documentare l’intero processo:
- prescrizione/richiesta,
- accettazione e gestione liste d’attesa,
- gestione dell’evento clinico (accertamenti diagnostici; somministrazione di farmaci e presidi; consulenze specialistiche interne ed esterne; verbale operatorio; impianto protesi; diario infermieristico ecc.),
- dimissione/refertazione,
- codifica SDO,
- elaborazione e gestione dei flussi di rendicontazione,
- fatturazione.
In un’ottica di responsabilità amministrativa ex d. lgs. 231 /01(4), l’oggetto intrinseco della prestazione sanitaria (assistenza, diagnosi e cura), laddove sia fonte di responsabilità sanitaria per organizzazione, è un elemento relativamente limitato di rischio, in quanto più strettamente legato al rischio da RC professionale e non a reati presupposto del d. lgs. 231/01(5). Tuttavia, i suddetti requisiti di autorizzazione e accreditamento – che impattano in modo evidente sull’esito ed i livelli di trattamento, diagnosi e cura – sono condizione necessaria per poter operare in convenzione. Pertanto l’eventuale non osservanza di tali requisiti – pur a fronte di dichiarazioni di responsabilità sul loro mantenimento o a fronte di raggiri in occasione di visite ispettive – può costituire fonte di responsabilità amministrativa laddove si riscontri il dolo finalizzato al falso ideologico, falso materiale e alla truffa(6).
Il Decreto Interministeriale del 13/04/2011(7), classifica il settore sanitario ad alto rischio per la salute e sicurezza sul lavoro e le problematiche inerenti la sicurezza dei pazienti spesso si sovrappongono a quelle inerenti la sicurezza ambientale, strutturale e dei lavoratori. L’eterogeneità dei rischi e delle tipologie di attività svolte, comporta pertanto la necessità di un’attenta analisi dell’organizzazione ai fini della sicurezza e non di rado trova applicazione la posizione di garanzia di preposti e dirigenti di fatto(8), come può essere per i medici responsabili di reparto, chiamati ad accertarsi della sicurezza degli impianti e delle attrezzature non solo ai fini della sicurezza dei pazienti, ma, anche della sicurezza degli operatori assegnati alla propria unità operativa(9).
I medici sono pubblici ufficiali e gli infermieri sono incaricati di pubblico servizio, con tutto ciò che questo comporta circa la rilevanza delle loro attestazioni nei documenti sanitari (quali referti e cartelle cliniche che sono atti pubblici) in termini di eventuale falso ideologico, falso materiale e quindi truffa, nonché accesso e utilizzo di banche dati e documenti informatici aventi valore di atto pubblico. Parimenti sono potenzialmente passibili dei reati di corruzione passiva o concussione nei casi d’indebite utilità percepite a fronte del non rispetto di liste d’attesa per prestazioni in regime SSN, fenomeni che possono costituire anche responsabilità amministrativa della struttura nella misura in cui ne tragga beneficio grazie a selezioni improprie di tipologie di pazienti “maggiormente remunerativi” in termini di rimborso dal SSN.
La valenza dei documenti sanitari (cartelle cliniche, referti, immagini diagnostiche) quali atti pubblici, l’avvento del GDPR e la progressiva digitalizzazione dei processi (firma digitale, sistemi di marcatura temporale, flusso documentale, conservazione), costringe a porre un’attenzione sempre crescente agli aspetti di sicurezza dei dati sia dal punto di vista della prevenzione dei reati informatici sia al fine di assicurare l’opponibilità a terzi di dati, processi e documenti in sede di contenzioso civile.
Altro aspetto delicato è quello del rapporto con case farmaceutiche e informatori scientifici, posto che fra la contravvenzione di “comparaggio” e l’eventuale delitto di corruzione è potenzialmente configurabile il concorso di reati(10) con la conseguenza che potrebbero configurarsi reati di corruzione tra privati piuttosto che truffa ai danni del SSN per quei farmaci o presidi, impropriamente adottati in ambito ospedaliero e poi posti a carico del SSN, con un potenziale interesse e un vantaggio anche per l’ente (ad esempio potendo usufruire di sconti quantità sulle proprie forniture); situazioni analoghe potrebbero presentarsi nel caso di sponsorizzazione di eventi formativi o di convegnistica.
Il considerevole aumento del contenzioso malpractice e dei costi assicurativi, fa sì che molte strutture sanitarie attuino, accanto a necessari piani di risk management sanitario, politiche di autoassicurazione, fino ad una franchigia considerata ottimale, gestendo direttamente le richieste di risarcimento nel tentativo di risolvere extragiudizialmente i contenziosi con la conseguente creazione di una potenziale fonte di rischio per possibili transazioni finalizzate all’ottenimento, tramite triangolazioni, di benefici impropri.
Gli elevati livelli di obblighi formativi (sicurezza, ECM, ecc.) incoraggia la partecipazione a bandi per la c.d. “formazione finanziata”, spesso con l’intermediazione di enti paritetici i quali devono attenersi, nelle loro procedure, a criteri di evidenza pubblica oltre che rigide modalità di rendicontazione.
Nell’area della gestione del personale assumono particolare rilevanza gli aspetti legati:
- alle verifiche d’incompatibilità di professionisti dipendenti pubblici che, in regime di esclusività, svolgono attività libero-professionale presso strutture private(11);
- all’adozione di procedure concorsuali e di evidenza pubblica per l’assegnazione degli incarichi per quelle strutture che, sia pur private hanno una equiparazione con le strutture pubbliche (presidi ed ospedali classificati);
- ai sistemi di compenso dei professionisti proporzionali ai volumi di fatturato con rischio di incentivare prestazioni inappropriate.
È appena il caso di accennare agli istituti (IRCCS, Istituti di Ricovero e Cura a Carattere Scientifico) che svolgono attività di ricerca sulla base di appositi finanziamenti ministeriali (ricerca corrente o finalizzata), bandi europei, finanziamenti da enti privati con ciò che questo comporta in termini di qualificazione e selezione dei partner con cui partecipare a bandi pubblici, monitoraggio dei SAL dei progetti, prevenzione di casi di malversazione per l’utilizzo dei fondi, la rendicontazione dei costi eleggibili, la gestione di possibili conflitti di interesse, l’utilizzo di dati e documenti riservati e protetti da diritti d’autore o titoli di proprietà industriale.
Gli esempi evidenziati mostrano come l’adozione di validi modelli organizzativi vanno necessariamente ben oltre un semplice approccio formale-burocratico ma necessita la conoscenza e il governo dei processi operativi e che i presidi di prevenzione ben si possono conciliare con l’integrazione di sistemi di gestione (sicurezza sul lavoro, ambientale, risk management, qualità ecc.) che: hanno il pregio di un approccio sistematico, olistico e documentabile; facilitano l’esplicitazione degli obiettivi aziendali; facilitano la creazione di un linguaggio comune tra differenti ambiti professionali; aiutano le direzioni ed il management a conoscere e gestire le organizzazioni, nell’ottica di una più proattiva prevenzione dei rischi.
Intervento del Dr. Mauro Vitacca Compliance Manager c/o Fondazione Opera San Camillo – Milano
Per approfondimenti, consultare i seguenti link e/o riferimenti:
(1) non possono assurgere al rango di regole cautelari codificate rientranti nel paradigma dell’art 43 del codice penale (leggi, regolamenti, ordini o discipline) non essendo né tassative, né vincolanti, e comunque non potendo prevalere sulla libertà del medico, sempre tenuto a scegliere la migliore soluzione per il paziente – Ginecologi: due sentenze sui capisaldi: linee guida e autodeterminazione del paziente, Il Sole Sanità – con rif. Cassazione Penale Sez. V Sent. n. 46454/2015
(2) D.Lgs. 502/92
(3) Nuclei operativi di Controllo istituiti dalle Regioni ai sensi dell’art. 43 L. 833/78, la cui competenza è confermata dall’art. 8 d. lgs. 502/92; (ad esempio qui, ATS Bergamo)
(4) D.Lgs. 231/01
(5) sull’argomento vedi Giovanni Tartaglia Polcini: “colpa medica per organizzazione e D. Lgs. 231/01”
(6) Truffa da 28 milioni al San Raffaele di Milano: 9 indagati, Il Messaggero
(7) Disposizioni in attuazione dell’articolo 3, comma 3-bis, del decreto legislativo 9 aprile 2008, n. 81, come modificato ed integrato dal decreto legislativo 3 agosto 2009, n. 106, in materia di salute e sicurezza nei luoghi di lavoro: Individuazione macrocategorie di rischio e corrispondenze ATECO 2002_2007
(9) Cassazione Penale Sez. IV, (ud. 05-12-2003) 06-02-2004, n. 4981
(10) Cassazione Penale Sez. VI Sent. 15-05-2008, n. 34417